Entrevista a los profesores Ernesto Martinez y Jenny Patricia Muñoz de la Universidad del Valle.
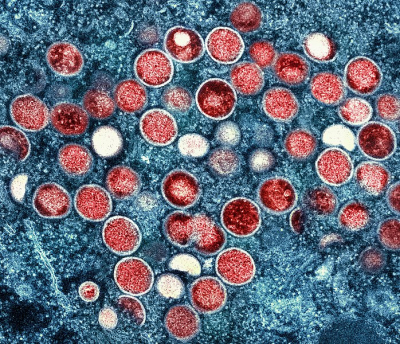
La Organización Mundial de la Salud (OMS) decretó una emergencia internacional por el aumento de casos de Mpox, una enfermedad causada por un virus que puede propagarse entre personas que mantengan un contacto cercano.
A finales de 2022, la OMS lanzó una alerta sobre esta enfermedad que en Colombia alcanzó más de 4000 casos. En 2023 esta alerta fue levantada por la contención de la enfermedad en el mundo. Sin embargo, el brote actual es de una variante distinta que se puede propagar con rapidez si los Gobiernos no toman las medidas necesarias para evitarlo.
El profesor de la Universidad del Valle Ernesto Martinez Buitrago, infectólogo de la Universidad de Cincinnati, profesor de Infectología y jefe del Departamento de Medicina Interna, y la profesora Jenny Patricia Muñoz Lombo, Médica Internista Infectóloga, Epidemióloga, Magíster en VIH, Coordinadora Médica de Epidemiología Hospitalaria e Infectología del Hospital Universitario del Valle y Docente de la Universidad del Valle,
hablaron con la Revista Campus sobre el significado de esta alerta global, lo que se sabe de la enfermedad y cómo nos preparamos para su propagación en el país.
Una emergencia de interés internacional
Agencia de Noticias Univalle: ¿Qué significa que la OMS haya lanzado esta alerta a nivel mundial sobre esta enfermedad?
Ernesto Martinez: La OMS reconoce que hay una situación de salud pública, en este caso una infección que se ha salido de las proporciones que ha venido presentando en los últimos meses y años en el sitio donde se detecta la emergencia, y que tiene riesgo de tener expansión a otros países, este es el paso previo para más adelante considerar la posibilidad de una pandemia, de lo que estamos muy lejos todavía en este momento.
Pero la decisión que tomó la Organización Mundial de la Salud de definir la situación de República Democrática del Congo, específicamente como una declaración de interés de salud pública de emergencia de interés internacional, es porque los casos que se reportan en los últimos meses en este país se han incrementado de manera sustancial, generando un foco epidémico con una trasmisión que es más amplia en la población de lo que había sido previamente; una transmisión que involucra a todas las edades y que no depende de contacto sexual. De tal manera que cuando hay una situación que surge en estas condiciones, es prudente y sensato que la OMS haga la declaración de emergencia, lo cual no quiere decir que haya una emergencia en el mundo en presencia de estos casos, sino que puede suceder, está anticipándose a que esto pase y precisamente la razón de que se haga ahora es para advertirle a los gobiernos de todo el mundo que vayan tomando y adoptando las medidas que se requieren para prevenir el ingreso de pacientes de riesgo.
Hace poco más de un año tuvimos un brote de Mpox en el mundo ¿Qué ha cambiado y cómo se puede prevenir esta enfermedad?
E.M.: Una de las razones por las cuales ha causado gran impacto esta noticia a nivel internacional es porque se habla del mismo virus de la Mpox que generó una epidemia internacional del 2022 al 2023, y sin embargo son diferentes. La emergencia que vivieron muchos países hasta mayo del año pasado y que la OMS ya declaró superada, era una transmisión casi exclusivamente sexual y principalmente de hombres que tenían sexo con hombres. O sea, un grupo de riesgo muy específico. En Colombia llegó a haber más de 4000 casos y este año se ha mermado sustancialmente la detección de casos, y todavía sigue habiendo una transmisión muy lenta. Se han reportado 109 casos de este tipo de Mpox este año.
Pero lo que tenemos ahora no es la misma cepa, no es la misma variante, eso se llama clados, y el clado que tuvieron todas las personas en ese momento en Colombia era un clado IIB. Lo que se ha encontrado ahora, que está brotando con fuerza en República Democrática del Congo es el clado I. Eso quiere decir que no es la misma vía de transmisión, no es el mismo factor de riesgo. Por eso lo que está pasando en ese país es que las personas que lo están adquiriendo lo hacen por contacto cercano de cualquier índole, no necesariamente sexual. Por eso más de la mitad de los infectados en República Democrática del Congo son niños.
Jenny Muñoz: La secuencia histórica del Mompox empieza desde los años 50 aproximadamente, en el año 70 se identifica por primera vez en el humano en un niño de nueve meses de nacido en la República Democrática del Congo, área donde ésta enfermedad es endémica, y, a partir de ese momento, con la vacunación contra la viruela se contiene el virus y su desarrollo. Sin embargo, a partir del 2003 se empezaron a presentar casos en Estados Unidos, pero no es hasta los años 2018 y 2021, donde por las migraciones, por los viajes desde el continente africano a otros países, se empezaron a identificar casos en Inglaterra, Singapur, Israel y Estados Unidos.
En el 2022 se evidencia por primera vez ese crecimiento en el número de casos, se identifica una epidemia en el continente africano y por la evolución en el mundo, se decide poner fin a la emergencia en Mpox el 11 de abril del 2023. Sin embargo, desde enero se vinieron reportando nuevamente incrementos que al hacer los estudios moleculares identificaron que filogenéticamente hablando, era diferente al clado que se encontraba circulando en el continente africano, que era el IIB. Al analizar su estructura encontraron que éste pertenecía al clado I, pero que tenía unas características singulares, lo que hicieron que se clasificara como el Clado IB. Y este es el nuevo cambio estructural que tiene este virus que pone en alerta a la República Democrática del Congo, generando por el CDC (Centres for Disease Control and Prevention) de África una emergencia de salud pública de seguridad continental el 13 de agosto del 2024.
De estrecho contacto
Después de la alerta de la OMS, el Instituto Nacional de Salud, INS, emite recomendaciones en las que se detallan aspectos de la infección por el virus de Mpox y asegura que, aunque las características difieren de la situación en la República Democrática del Congo, Colombia está preparado y tomando las medidas para reforzar la vigilancia epidemiológica.
Para el profesor Martinez lo que genera la preocupación es si los países están preparados con los protocolos y guías de preparación para esa contingencia, que podría convertirse en una emergencia de salud internacional, debido a que hoy pueden entrar individuos, por ahora, provenientes de República Democrática del Congo o viajeros que hayan estado en ese país, que podrían tener el virus, haciendo más difícil controlar los factores de riesgo. Por eso este es el momento propicio de tomar medidas para la preparación a esta
Para la profesora Muñoz el clado I actual tiene unas características que permiten una transmisión mucho más fácil; el contacto en eventos públicos, el contacto con secreciones que no tiene que ser necesariamente sexual favorece la transmisión, aclara, que se sigue transmitiendo por contacto sexual porque hace parte de un contacto estrecho, pero dice que incluso los fomites, que son aquellos elementos que quedan en las sábanas, u otros elementos se pueden convertir en un vehículo de transmisión de la enfermedad, lo que hace que se haya incrementado en África en casi 160% de los casos comparados con los del año pasado y además, se ha evidenciado que puede tener mayor letalidad. Esta es una situación que todavía requiere de mayores estudios.
¿En qué consisten esas medidas que debería tomar el Estado?
E.M: Varias. Primero, la detección de las posibles personas que ingresan con la infección, con la enfermedad. Sería un protocolo similar al que tuvimos con el covid; cada vez que entraba alguien del exterior, tenía que llenar un formato y había funcionarios verificando el estado de salud. Lo que se busca es hacer detección de casos sintomáticos de viajeros que en algún momento hayan estado en el país de origen. Esto, mientras esta epidemia está concentrada en África y después se irán ampliando y así se van ajustando los protocolos detectando los casos, para que esos individuos tengan seguimiento, atención médica y además protocolos probablemente de aislamiento que serían mucho menos estrictos que del covid en su momento, porque el contacto es menos respiratorio. Y en la medida en que lleguen más casos el sistema tiene que estar preparado no solamente con protocolos, sino con recursos, tanto para los protocolos de diagnóstico, que los ha tenido debido a la epidemia del Mpox de 2022 -2023 que siguen vigentes, tomas de muestras de lesiones de piel, también tratamiento y prevención.
Se van a necesitar vacunas, sobre todo con este fenómeno de diseminación que no permite escoger un grupo específico de riesgo, sino que probablemente sea la población general la que tenga que vacunarse y ese sería el principal reto.
JM: Es importante mencionar que para el 2023 Colombia recibió una donación importante de Japón de vacunación para el Mpox. En ese momento, al ser un medicamento que no había sido regulado por el Invima, se debió hacer un estudio en el cual se incluyeron poblaciones para determinar cuál era la posibilidad de no contraer la enfermedad al vacunar a estos pacientes y determinar efectos adversos asociados. Mientras se hacía el estudio, las vacunas se vencieron. Entonces, en este momento hay una gran demanda de las vacunas.
Y las vacunas disponibles no están para todo el mundo, es una vacunación para personas en riesgo como pacientes VIH que no están controlados, pacientes inmunosuprimidos, ya sea por transplantes, quimioterapia e inmunoreumatólógicos, en donde la manifestación de esta enfermedad sí puede generar mayores complicaciones, no solamente cutáneas, sino sistémicas. Ante esta situación hay una necesidad mundial de adquirir vacunas, lo que va a dificultar que se puedan adquirir las vacunas suficientes para una intervención en Colombia.
Yo pienso que lo más importante en este caso es empezar en educar a la población acerca de signos y síntomas, de cómo tratar la enfermedad, de que si hay un alta sospecha nos quedemos en casa y le avisemos a las personas con las que hemos tenido contacto, que estamos frente a esta situación para que ellas también tome precauciones en casa y así disminuyamos la propagación.
Porque este virus tiene una peculiaridad y es que puede ser transmitido en la fase donde no hay lesiones, solamente con el cuadro febril puedo transmitir la enfermedad, entonces no sabríamos a cuántas personas nos podemos haber visto expuestas. Por eso es importante que se hagan las capacitaciones suficientes.
¿Qué tan mortal es este virus, y quiénes están en mayor riesgo?
JM: No sabemos hasta la fecha cómo va a comportarse esté clado IB, pero sí llama la atención la presencia de la mortalidad que de enero hasta el 10 de agosto en el continente africano han sido de 517 casos, lo que no se había presentado en eventos previos con un impacto importante en poblaciones pediátricas. En la República Democrática del Congo, el 66% de todos los casos tienen menos de 15 años y en países como Burundi el 60% tienen menos de cinco años, o sea que esta es una población que es vulnerable y lo hace un poco diferente a lo que veníamos teniendo de la epidemia en años anteriores. En el mundo actualmente, este clado se ha reportado en varios países del continente africano: Ya está disponible en Kenia, en Ruanda, Uganda, pero también ha empezado a generar un poco de alerta, porque a nivel europeo ya se han reportado casos en Suecia y a nivel del Pacífico occidental en Tailandia.
Sin embargo, no hay que generar alertas porque la Organización Panamericana de la Salud hasta la fecha no ha documentado la presencia de este Clado I en las regiones de las Américas, que incluyen a Colombia y que por el momento, hasta el día de hoy la organización no recomienda la vacunación masiva contra el Mpox, ni tampoco implementar controles en las fronteras como se llegó a hacer en la pandemia por Covid 19
Entonces, por el momento es una enfermedad que sigue muy situada o ubicada en el continente africano, pero tenemos que recordar que los viajes internacionales generan la propagación de estos virus en áreas que son no endémicas de esa enfermedad, por lo que tenemos que estar atentos a que sí hay los signos y síntomas correspondientes a la enfermedad en un paciente proveniente de áreas endémicas o de expuestos se tiene que manejar con una alta sospecha de la enfermedad.
*Este artículo fue elaborado Con información actualizada hasta agosto 27 de 2024
*Para más información consulte los sitios web de la OMS https://www.who.int/es y el Instituto nacional de Salud https://www.ins.gov.co/